Биомеханика тромбоза: последний путь умирающего тромбоцита
Проблема тромбозов и связанных с ними осложнений печально известна не только в нашей стране, но и далеко за ее пределами. Поэтому, слово «тромб» традиционно воспринимается как что-то опасное. Однако, не все тромбы представляют угрозу. При повреждении сосудистой стенки организм должен быстро сформировать что-то на подобии затычки — препятствия, которое не позволит крови вытекать за пределы кровеносного сосуда. Таким образом, формирование затычек, или, говоря научным языком, — гемостатических тромбов — является ключевой задачей, которую решает так называемая система гемостаза человека (и, разумеется, не только человека). Однако, в некоторых случаях повреждение сосуда приводит к формированию массивного внутрисосудистого тромба, который практически полностью блокирует кровоток. Если этот процесс происходит в крупной артерии, питающей кровью жизненно-важный орган, такой тромб может стать причиной серьезных осложнений и даже смерти. Инфаркт миокарда и ишемический инсульт являются, пожалуй, самыми известными и распространенными осложнениями, вызванными артериальным тромбозом, которые на сегодняшний день являются наиболее частой причиной смерти и инвалидности людей в развитых странах (Jackson, Nature Medicine, 2011).
Почему в некоторых случаях в ответ на повреждение система гемостаза срабатывает избыточно и формирует смертельно опасную пробку в сосуде? Несмотря на многие десятилетия исследований, данный вопрос остается без ответа. Отсутствие понимания механизмов, которые регулируют формирование тромба, приводит к тому, что сегодня не существует надежного способа предотвращения тромбоза: прием существующих антитромботических препаратов связан с достаточно высоким риском возникновения кровотечений — в том числе опасных для жизни. Таким образом, установление принципов, регулирующих образование тромба в условиях артериального кровотока является крайне актуальной задачей.
Формирование тромба в условиях артериального русла включает процессы адгезии тромбоцитов к месту повреждения, их активацию, агрегацию, а также биохимические реакции свертывания крови, приводящие к образованию фибриновой сети, способной прочно скреплять тромбоциты друг с другом и прикреплять весь агрегат к месту повреждения сосуда. Следует отметить, что все перечисленные процессы развиваются в гемодинамических условиях пульсирующего потока крови, который оказывает существенное влияние на характер протекания этих процессов (Cвешникова и др., Биологические мембраны, 2018).
Выявление механизмов, регулирующих биологические процессы, является одной из традиционных задач биофизики, поэтому проблема регуляции артериального тромбообразования уже давно привлекает внимание не только врачей и физиологов, но и биофизиков. На кафедре биофизики физического факультета МГУ на протяжении более 20 лет развивается направление, связанное с анализом принципов устройства и регуляции системы гемостаза. В ставших классическими работах профессора Ф.И. Атауллаханова и его учеников была продемонстрирована автоволновая природа распространения процесса свертывания плазмы крови в отсутствии потока (Атауллаханов и др., Биофизика, 1994; Dashkevich et al, Biophysical Journal, 2012). Установление механизмов, регулирующих тромбообразование в условиях артериального кровотока является одной из главных задач научного коллектива, участниками которого являются профессор кафедры медицинской физики М.А. Пантелеев, профессор кафедры биофизики Ф.И. Атауллаханов, с.н.с. кафедры биофизики Д.Ю. Нечипуренко, а также студенты и аспиранты физического факультета.
Ключевую роль в формировании артериального тромба играют тромбоциты — небольшие (размером 1-2 микрометра) клетки крови, способные прикрепляться к месту повреждения, активироваться и слипаться (агрегировать) с другими тромбоцитами, формируя так называемый белый тромб — сгусток, преимущественно состоящий из тромбоцитов. Несмотря на малый размер, тромбоциты демонстрируют широкий спектр функциональных ответов, включающий секрецию гранул, изменение формы и свойств внешней мембраны, а также механическую активность: благодаря наличию особых белковых молекул, тромбоцит способен сокращаться, подобно мышце, и развивать при этом достаточно большие по меркам клеток силы — более 10 нН. Этот механизм приводит к механическому сжатию тромба — процессу, который физиологи называют контракцией, но физиологическая роль которого до сих пор остается предметом дискуссий.
Другим загадочным явлением является формирование так называемых прокоагулянтных тромбоцитов — умирающих клеток, поверхность которых может существенно ускорять биохимические реакции свертывания крови (отсюда и название). Прокоагулянтные тромбоциты слабо взаимодействуют с другими активированными тромбоцитами, которые способны не только агрегировать, но и проявлять механическую активность (Yakimenko et al, Biophysical Journal, 2012). Несмотря на большое количество исследований, посвященных прокоагулянтным тромбоцитам, их физиологическая роль сегодня также остается предметом гипотез. Формирование прокоагулянтных тромбоцитов происходит при сильной активации клеток, которая может происходить в непосредственной близости к месту повреждения сосуда — то есть в самом «сердце» тромба. Однако, эти клетки наблюдаются преимущественно на поверхности тромбов, что до недавнего времени также оставалось загадкой.
Недавние исследования, выполненные сотрудниками и студентами кафедры биофизики в сотрудничестве с коллегами из Франции и США, позволили связать поверхностное распределение умирающих тромбоцитов с процессом сжатия тромба (Nechipurenko et al, ATVB, 2019). При помощи конфокальной микроскопии в экспериментах по тромбообразованию in vitro было показано, что прокоагулянтные тромбоциты формируются в различных частях растущего тромба, после чего перемещаются на его поверхность (Рис 1).
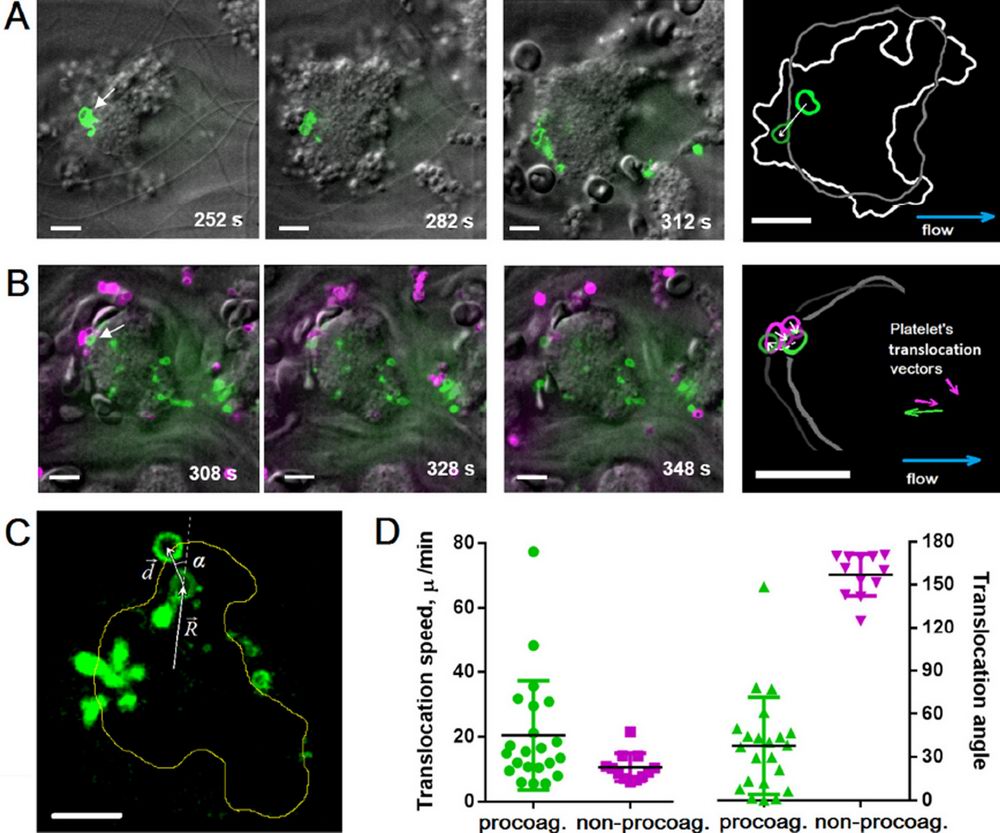
Рис. 1. Динамика перемещения прокоагулянтных тромбоцитов в тромбе. А. показаны конфокальные микрофотографии тромбов в различные моменты времени, зеленый цвет соответствует флуоресценции умирающих клеток (используется флуоресцентный маркер клеточной смерти). B. Показаны изображения тромбов в различные моменты времени, зеленый цвет соответствует флуоресценции умирающих клеток, фиолетовый цвет — флуоресценции прикрепившихся в тромбу тромбоцитов (используется флуоресцентно-меченное антитело к поверхностным белкам тромбоцита).С. Основные величины, используемые для анализа перемещения тромбоцитов — вектор перемещения d, угол α (угол транслокации) между направлением перемещения и начальным радиус-вектором центра умирающей клетки, проведенным из центра тромба. D. Результаты анализа модулей средних скоростей перемещения и углов транслокации умирающих клеток (зеленый цвет) и «свежих» тромбоцитов, прикрепившихся к поверхности тромба (фиолетовый цвет). Масштаб — 10 микрометров.
Такое перераспределение сопровождается формированием фибрина на поверхности тромба. Так как умирающие (прокоагулянтные) тромбоциты достаточно слабо взаимодействуют с другими клетками и не участвуют в процессе контракции, было высказано предположение, что их перераспределение является результатом механического вытеснения в процессе активного сжатия тромба. Для проверки этой гипотезы была создана компьютерная модель сжатия тромбоцитарного агрегата, которая продемонстрировала работоспособность сформулированной гипотезы (Рис 2).
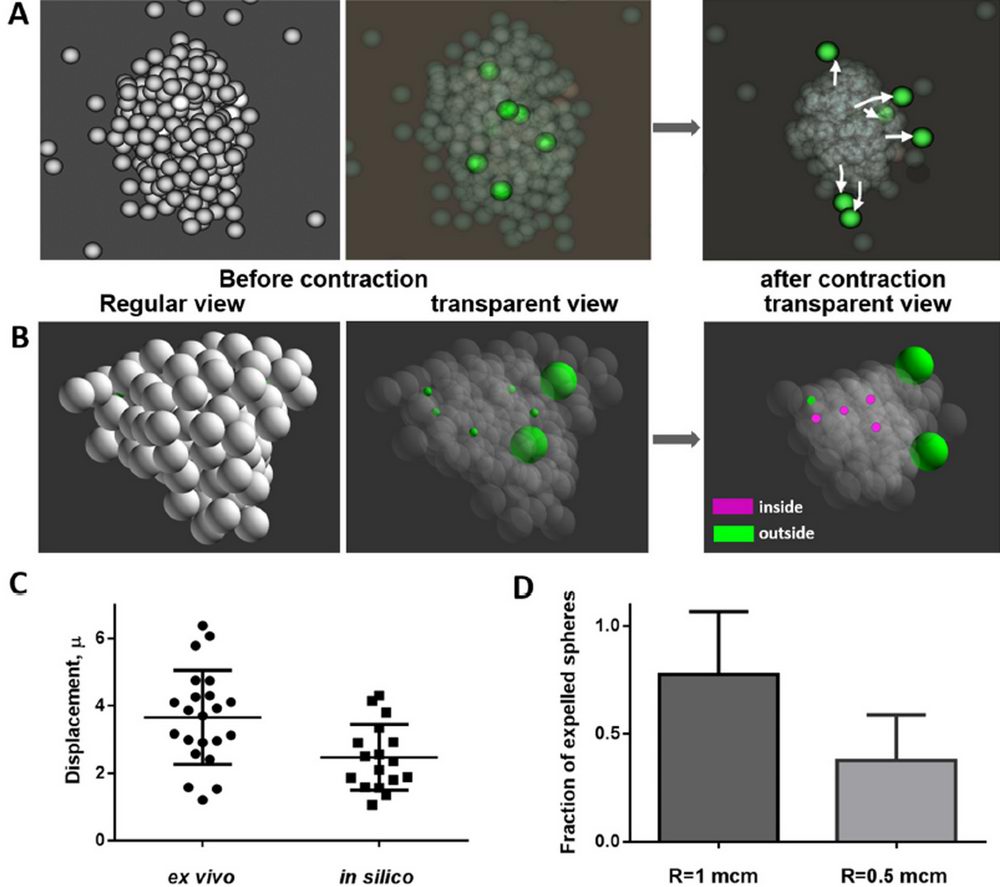
Рис. 2. Моделирование контракции клеточного агрегата. А. Изображение тромбоцитарного агрегата до и после сжатия. Зеленым цветом отмечены сферы, имитирующие прокоагулянтные клетки, — которые не участвуют в процессе контракции и относительно слабо взаимодействуют с другими сферами. Контракция описывается как уменьшение равновесной длины парного потенциала (Морзе) взаимодействия между центрами сфер. B. Изображение агрегата до и после контракции, в котором «прокоагулянтные» сферы, изначально расположенные внутри агрегата, имели различные радиусы. Фиолетовым цветом отмечены сферы, которые после контракции остались внутри агрегата, а зеленым — вне агрегата. C. Значение абсолютных величин перемещений прокоагулянтных тромбоцитов в экспериментах (ex vivo) и «прокоагулянтных» сфер в модели (in silico). D. Доля сфер, вытесненных в результате сжатия агрегата на его поверхность. Показаны результаты расчета для сфер различного радиуса.
Важной доказательной базой работы стали эксперименты с кровью уникальных генетически модифицированных мышей, тромбоциты которых лишены возможности проявлять механическую активность и, следовательно, обеспечивать контракцию тромба. В соответствии с предсказаниями модели и сформулированной гипотезы, умирающие клетки не перемещались к поверхности тромба в случае отсутствия контракции (Рис.3). Отсутствие поверхностного распределения умирающих тромбоцитов также сопровождалось отсутствием поверхностной локализации фибрина.
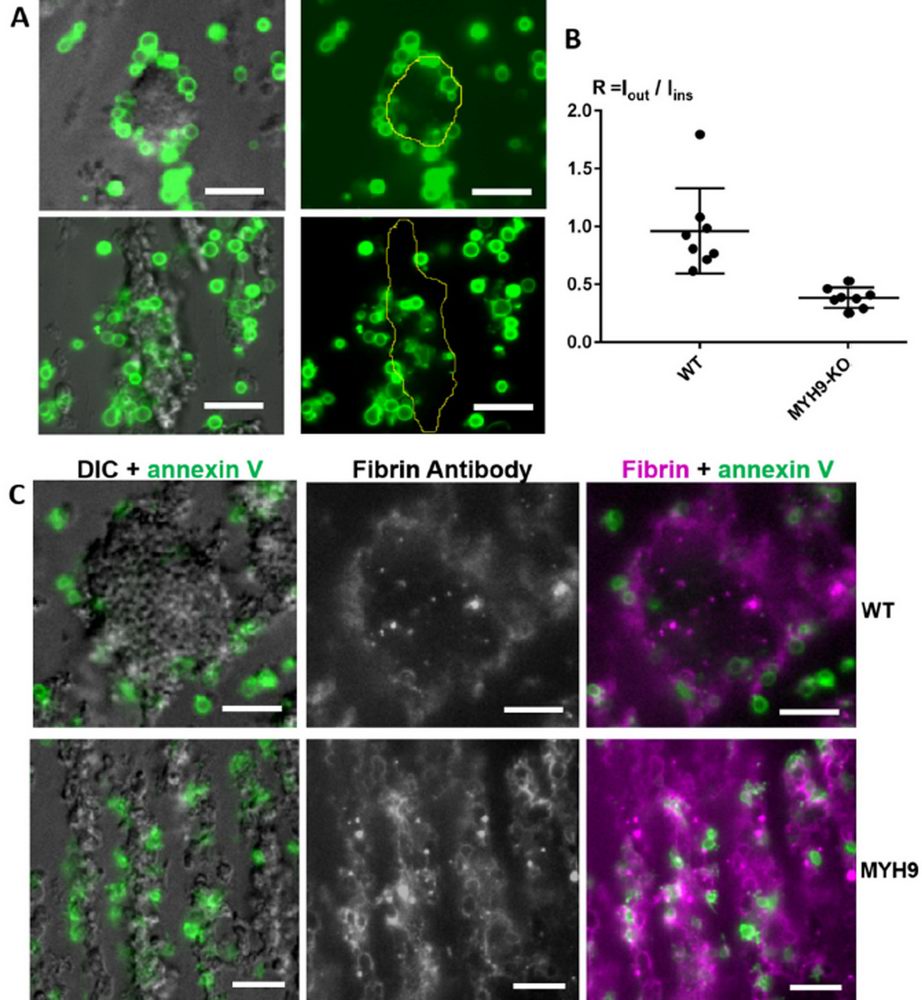
Рис. 3. Сравнение распределения прокоагyлянтных клеток и фибрина для нормальных и генетически модифицированных мышей. А. Распределение прокоагулянтных тромбоцитов (зеленый цвет) в нормальных мышах (верхняя панель) и модифицированных мышах (нижняя панель). Желтым цветом отмечен контур тромба, построенный по изображению в режиме дифференциально-интерференционного контраста. B. Анализ величин отношения суммарной флуоресценции поверхности умирающих клеток, находящихся вне плотной части тромба к флуоресценции таких же поверхностей внутри тромба для нормальных (WT) и генетических модифицированных мышей (MYH9). C. Распределение прокоагулянтных поверхностей (зеленый цвет) и фибрина (фиолетовый цвет) в тромбах мышей дикого типа (верхняя панель) и тромбах генетически модифицированных мышей (нижняя панель). Масштаб — 10 микрометров.
Проведенное исследование позволило описать новый механизм перераспределения клеток в составе тромба: в процессе контракции «скользкие» прокоагулянтные тромбоциты механически выдавливаются на поверхность тромба, формируя гетерогенную структуру его внешней части.
Формирование слабо-адгезивного слоя из умирающих клеток и фибрина на поверхности тромба может способствовать остановке роста тромба путём уменьшения эффективности закрепления приносимых потоком крови неактивированных тромбоцитов. Однако, данная гипотеза требует дальнейших исследований.
Приятно отметить, что в данную работу важный вклад внесли молодые соавторы — студенты кафедры биофизики физического факультета МГУ — Керимов Роман и Александра Якушева, а также студентка факультета фундаментальной медицины МГУ Таисья Шепелюк. Результаты работы были опубликованы в одном из ведущих журналов американской сердечно-сосудистой ассоциации и доложены на нескольких международных конференциях, включая Гордоновскую конференцию по гемостазу.
Нечипуренко Д.Ю. к.ф.-м.н., с.н.с. кафедры биофизики физического факультета МГУ

На фото: Дмитрий Нечипуренко, Роман Керимов, Александра Якушева и Таисья Шепелюк.
Ссылки:
1. Dashkevich, N.M., Ovanesov, M.V., Balandina, A.N., Karamzin, S.S., Shestakov, P.I., Soshitova, N.P., Tokarev, A.A., Panteleev, M.A. and Ataullakhanov, F.I., 2012. Thrombin activity propagates in space during blood coagulation as an excitation wave. Biophysical journal, 103(10), pp.2233-2240.
2. Jackson, S.P., 2011. Arterial thrombosis—insidious, unpredictable and deadly. Nature medicine, 17(11), p.1423.
3. Nechipurenko, D.Y., Receveur, N., Yakimenko, A.O., Shepelyuk, T.O., Yakusheva, A.A., Kerimov, R.R., Obydennyy, S.I., Eckly, A., Léon, C., Gachet, C. and Grishchuk, E.L., 2019. Clot contraction drives the translocation of procoagulant platelets to thrombus surface. Arteriosclerosis, thrombosis, and vascular biology, 39(1), pp.37-47.
4. Yakimenko, A.O., Verholomova, F.Y., Kotova, Y.N., Ataullakhanov, F.I. and Panteleev, M.A., 2012. Identification of different proaggregatory abilities of activated platelet subpopulations. Biophysical journal, 102(10), pp.2261-2269.
5. Атауллаханов Ф.И., Гурия Г.Т. 1994. Пространственные аспекты динамики свертывания крови. I. Гипотеза. Биофизика, 39(1), c. 89-96.
6. Свешникова A.Н., Беляев А.В., Пантелеев М. А., Нечипуренко Д.Ю. 2018. Роль трансмембранных гликопротеинов, интегринов и серпентинов в адгезии и активации тромбоцита. Биологические мембраны, 35(5), с. 351–363








